Замещение обширного огнестрельного дефекта локтевой кости с применением микрохирургической техники в сочетании с аддитивными технологиями
В условиях текущих вооруженных конфликтов огнестрельные ранения конечностей, сопровождающиеся дефектами костной ткани длинных трубчатых костей, являются актуальной проблемой. Связано это с появлением нового оружия, активным использованием боеприпасов взрывного действия, характеризующихся высокой энергией травмы. Данные обстоятельства требуют широкого применения всего арсенала реконструктивной хирургии с внедрением новых технологий с целью восстановления функции конечности, скорейшего выздоровления пострадавшего.
Цель исследования: показать возможность применения микрохирургической техники в сочетании с аддитивными технологиями при лечении огнестрельных диафизарных дефектов длинных трубчатых костей верхних конечностей.
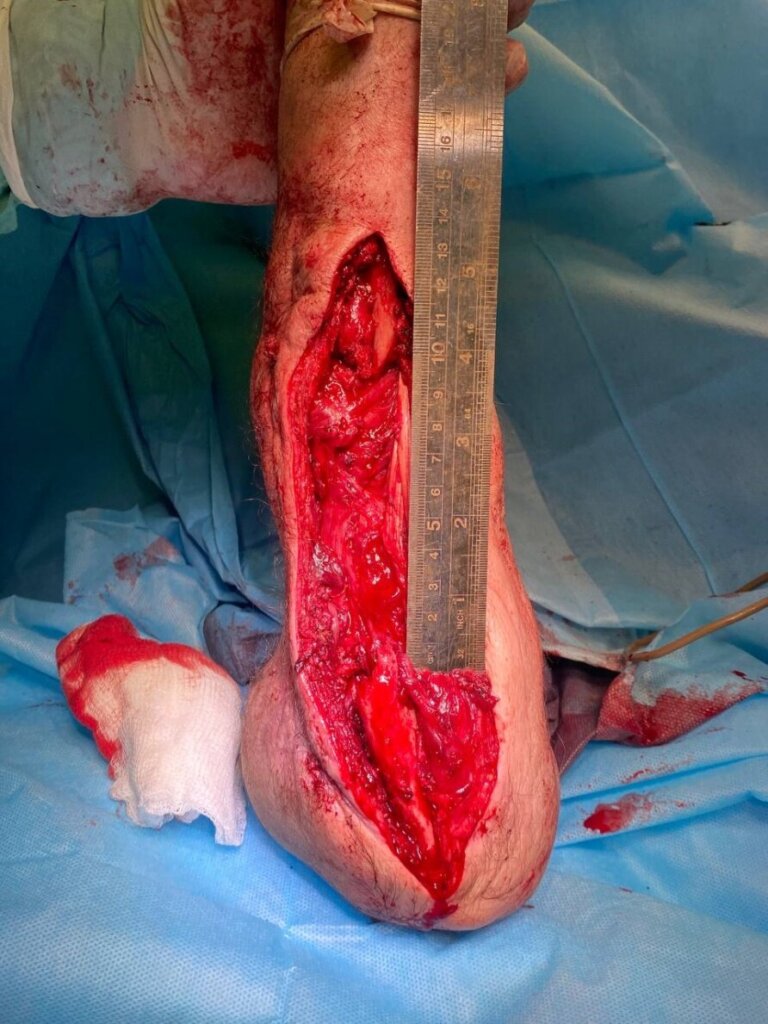
Клинический случай: представлен опыт лечения раненого М. 49 лет с осколочным ранением правой верхней конечности, с переломом обеих костей предплечья, диафизарным дефектом локтевой кости до 10 см. Пациенту выполнено замещение диафизарного дефекта локтевой кости свободным кожно-фасциально-костным малоберцовым лоскутом в сочетании с индивидуальной 3D пластиной для фиксации аутотрансплантата и отломков локтевой кости.
Вывод: совмещение классических методов реконструктивной хирургии в виде кровоснабжаемого костного аутотрансплантата с индивидуальной металлоконструкцией позволяет обеспечить стабильную фиксацию, способствует консолидации, предотвращает переломы трансплантата и ускоряет процесс ранней реабилитации пациента.
Введение
По данным современных вооруженных конфликтов повреждения конечностей составляют 41-61%, из них обширные – 21,3%. В свою очередь, в структуре повреждения опорно-двигательного аппарата переломы составляют 35-38%, которые нередко сопровождаются образованием первичного дефекта костной ткани. Проблема формирования обширных диафизарных дефектов длинных костей конечностей обусловлена применением высокоэнергетического оружия.
Современные методы реконструкции включают широкий спектр подходов:
- костная ауто- и аллопластика
- дистракционный остеосинтез по методу Илизарова
- васкуляризированные костные трансплантаты
- техника индуцированной мембраны Masquelet
- индивидуальные 3D-печатные импланты
Выбор метода определяется размером дефекта, наличием инфекции, состоянием мягких тканей и доступностью технологий.
При огнестрельных дефектах длинных трубчатых костей более 10 сантиметров одним из оптимальных методов лечения считается васкуляризированный малоберцовый лоскут, обладающий высокой способностью к интеграции и устойчивостью к инфекции.
Костный транспорт и техника Masquelet показали эффективность при дефектах более 5 см, особенно в условиях инфицирования и дефекта мягких тканей.
Перспективным направлением является применение индивидуальных 3D-печатных имплантов, однако их использование требует строгого соблюдения протоколов и тщательной обработки раны для минимизации риска инфекционных осложнений.
Существенными нерешёнными вопросами остаются недостаток крупных проспективных исследований, особенно в условиях военной медицины, а также ограниченная доступность некоторых технологий (аллотрансплантаты, индивидуальные 3D-импланты). Таким образом, лечение диафизарных дефектов длинных трубчатых костей при современной боевой травме является одной из наиболее актуальных и сложных задач травматологии и ортопедии, требующей индивидуального подхода, внедрения современных технологий и дальнейших исследований для оптимизации результатов.
Описание клинического случая
Согласно данным анамнеза и медицинской документации, пациент М. 49 лет получил огнестрельное осколочное ранение правой верхней конечности. Первая помощь оказана на месте. При поступлении в медицинский отряд пациенту выполнено рентгенологическое исследование правого предплечья. Выявлено: открытый многооскольчатый перелом нижней трети диафиза правой лучевой кости со смещением костных отломков, многооскольчатый перелом верхней и средней трети диафиза правой локтевой кости со смещением и дефектом костной ткани. Выполнена первичная хирургическая обработка ран правого предплечья и фиксация костей предплечья в АВФ КСВП1. На этапах эвакуации пациенту проводились этапные хирургические обработки до заживления ран предплечья.
Через 3 месяца после травмы пациент был переведен в травматологический центр, где после клинико-диагностического обследования установлен диагноз: последствия огнестрельного осколочного ранения правой верхней конечности от сентября 2022 года в виде консолидирующегося в неправильном положении многооскольчатого перелома нижней трети диафиза правой лучевой кости, многооскольчатого перелома верхней и средней трети диафиза правой локтевой кости со смещением и дефектом костной ткани. Посттравматическая нейропатия лучевого нерва.
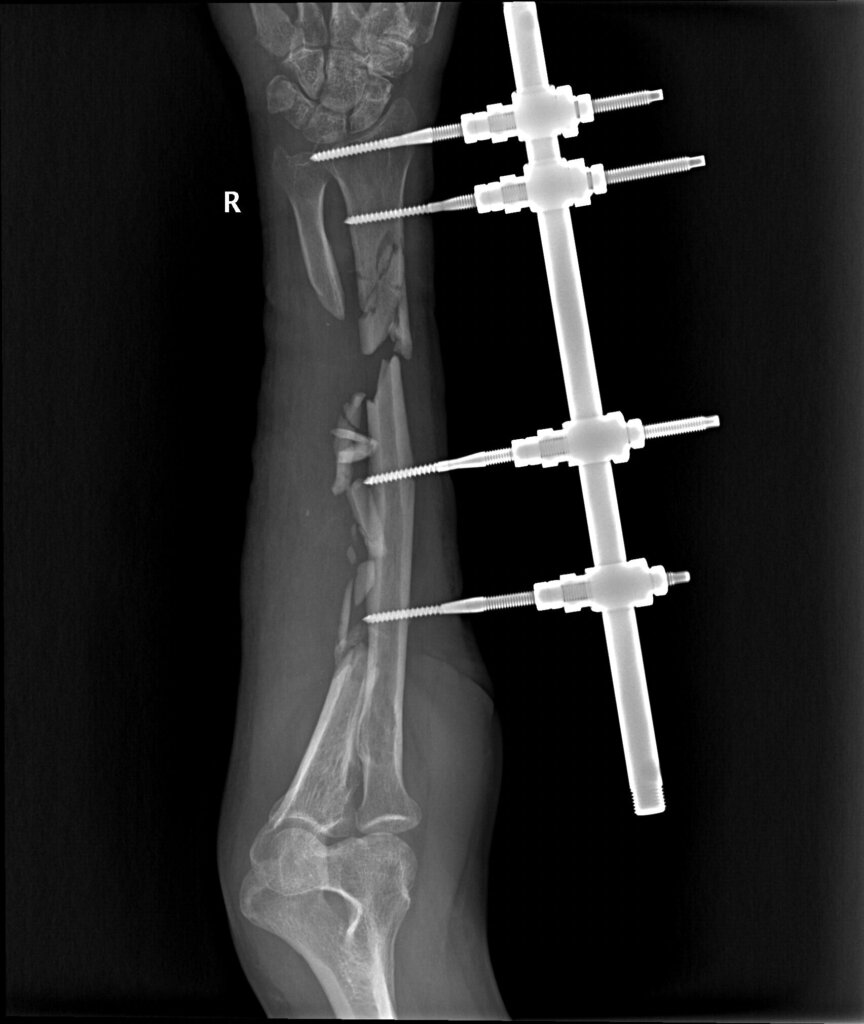
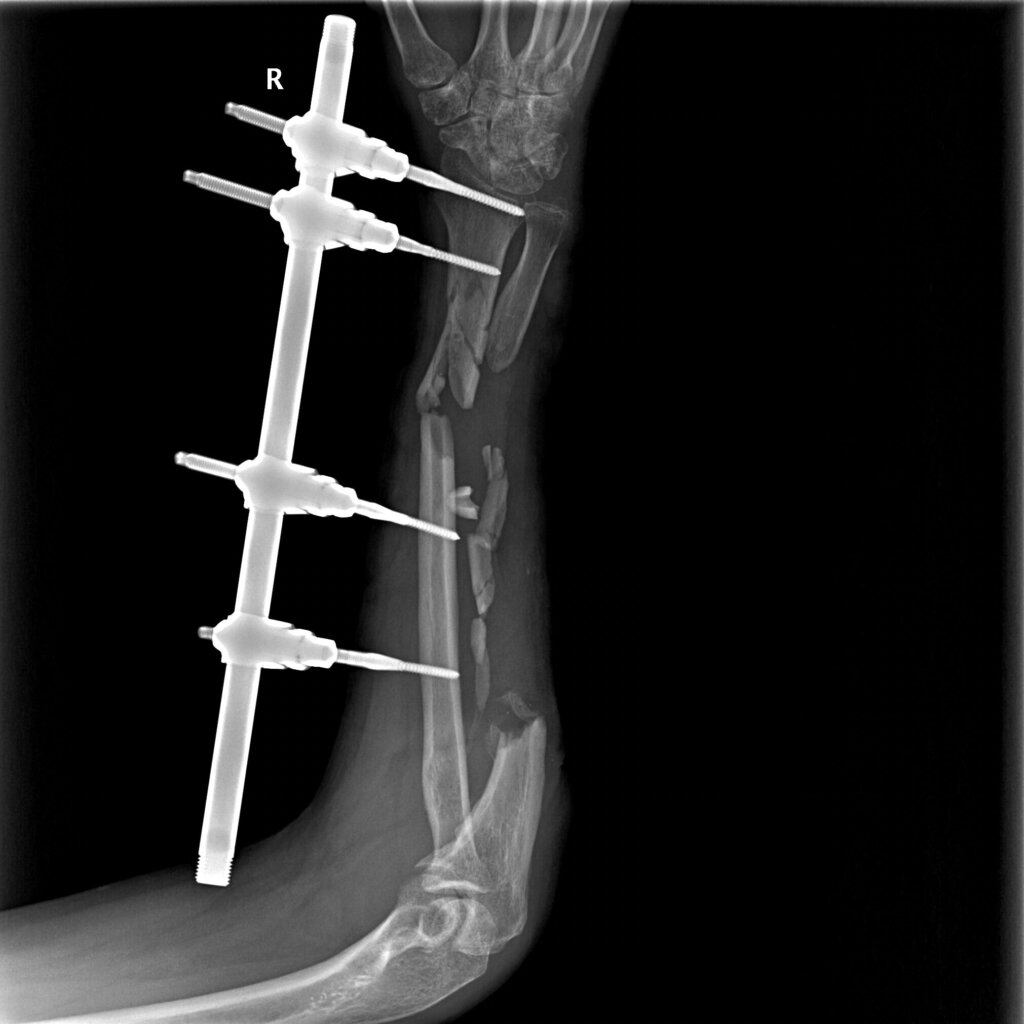
На 5 сутки с момента поступления пациенту был выполнен демонтаж АВФ КСВП с правой верхней конечности, фиксация полимерной лонгетой от средней трети плеча до пястно-фаланговых суставов правой кисти.
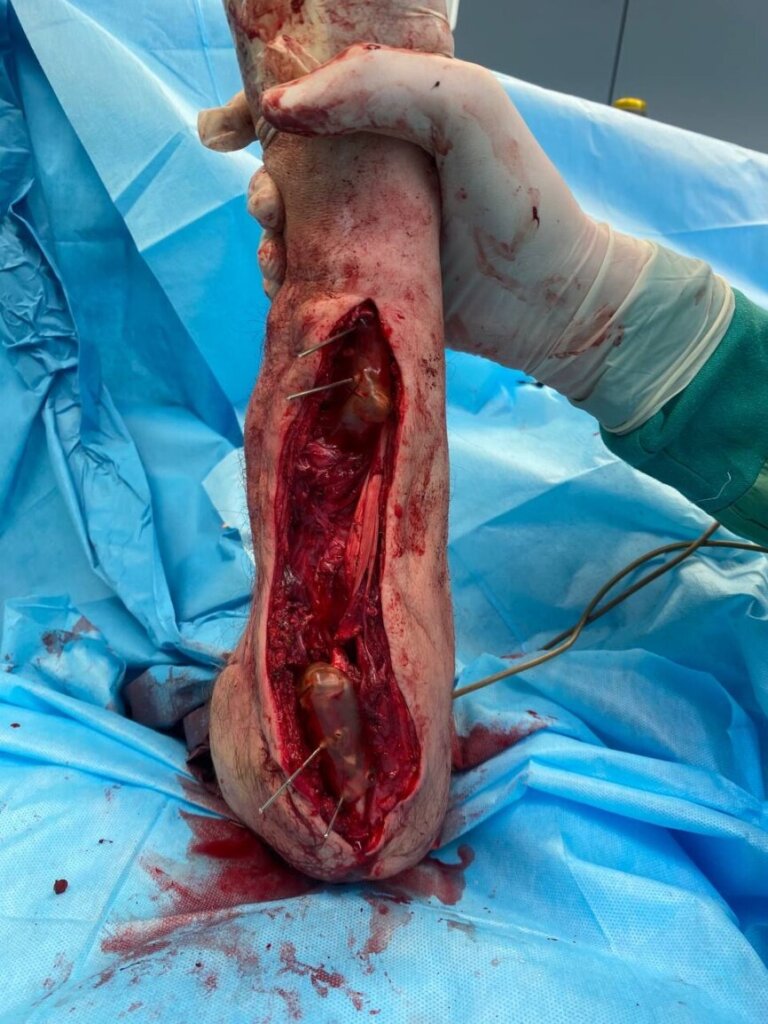
В связи с наличием рубцовой деформации и дефицита мягких тканей правого предплечья, дефекта правой локтевой кости до 10 см, было принято решение о проведении оперативного лечения в объеме пластики дефекта мягких тканей и локтевой кости свободным малоберцовым трансплантатом с фиксацией индивидуальной 3D-пластиной, металлоостеосинтеза лучевой кости правого предплечья пластиной. В рамках предоперационного планирования пациенту была выполнена компьютерная томография, на основе которой создан макет индивидуальной конструкции (рисунок 2).
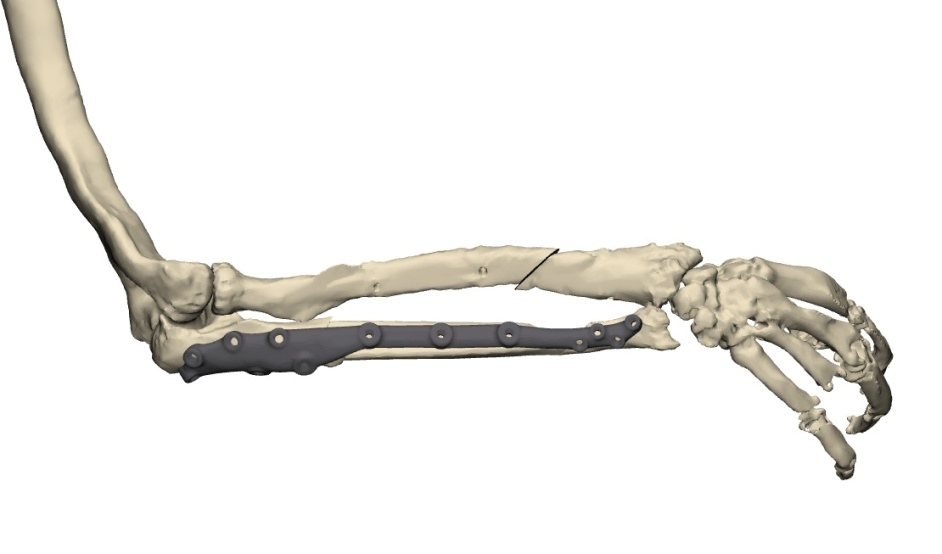
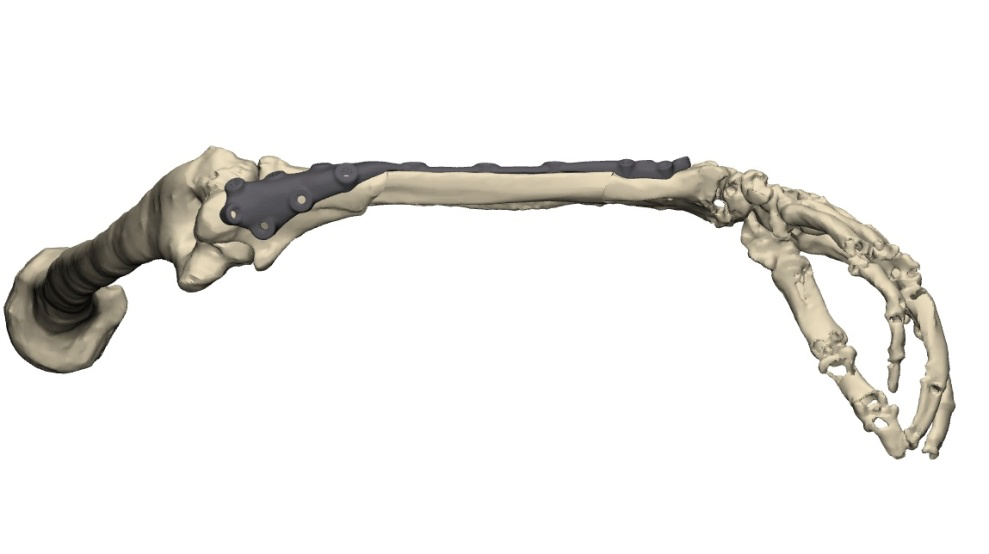
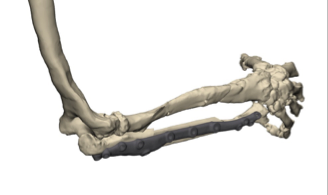
Пациент был выписан в удовлетворительном состоянии на амбулаторное лечение до заживления стержневых ран.
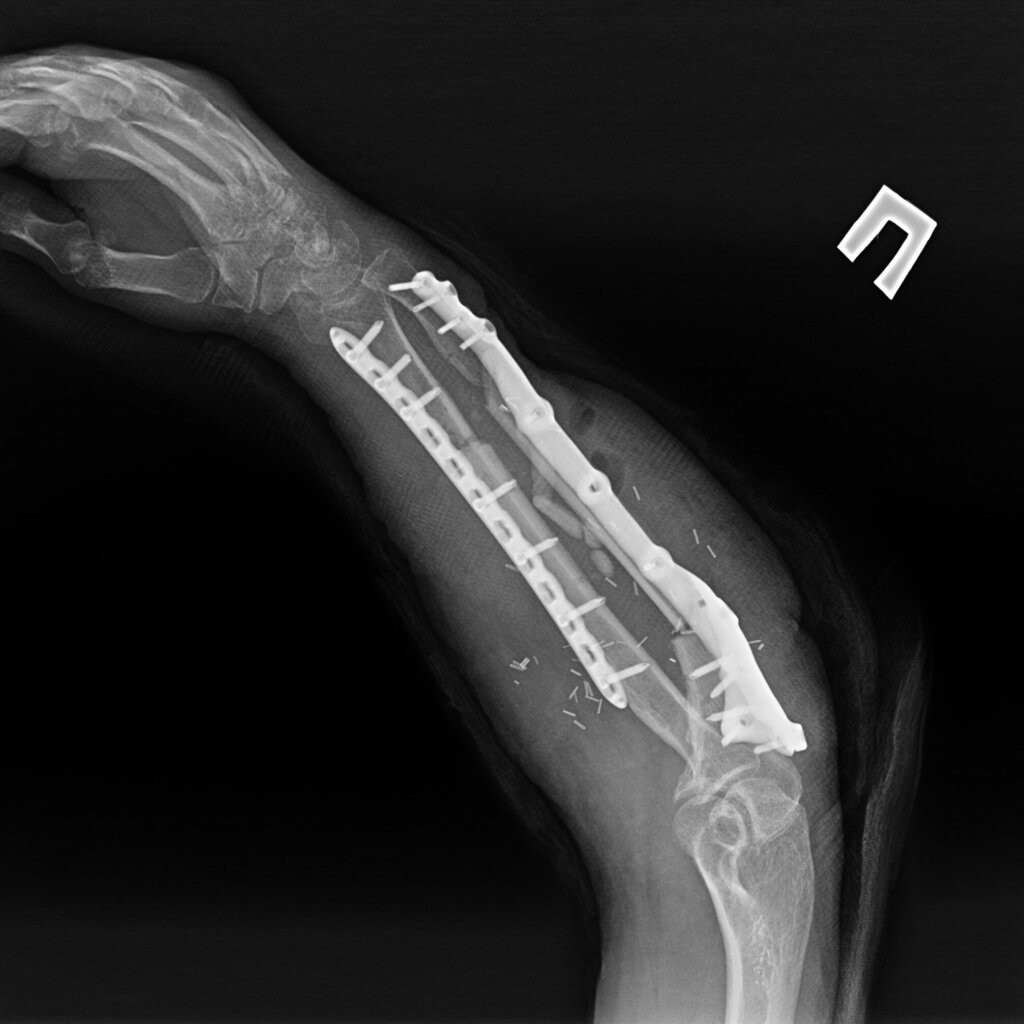
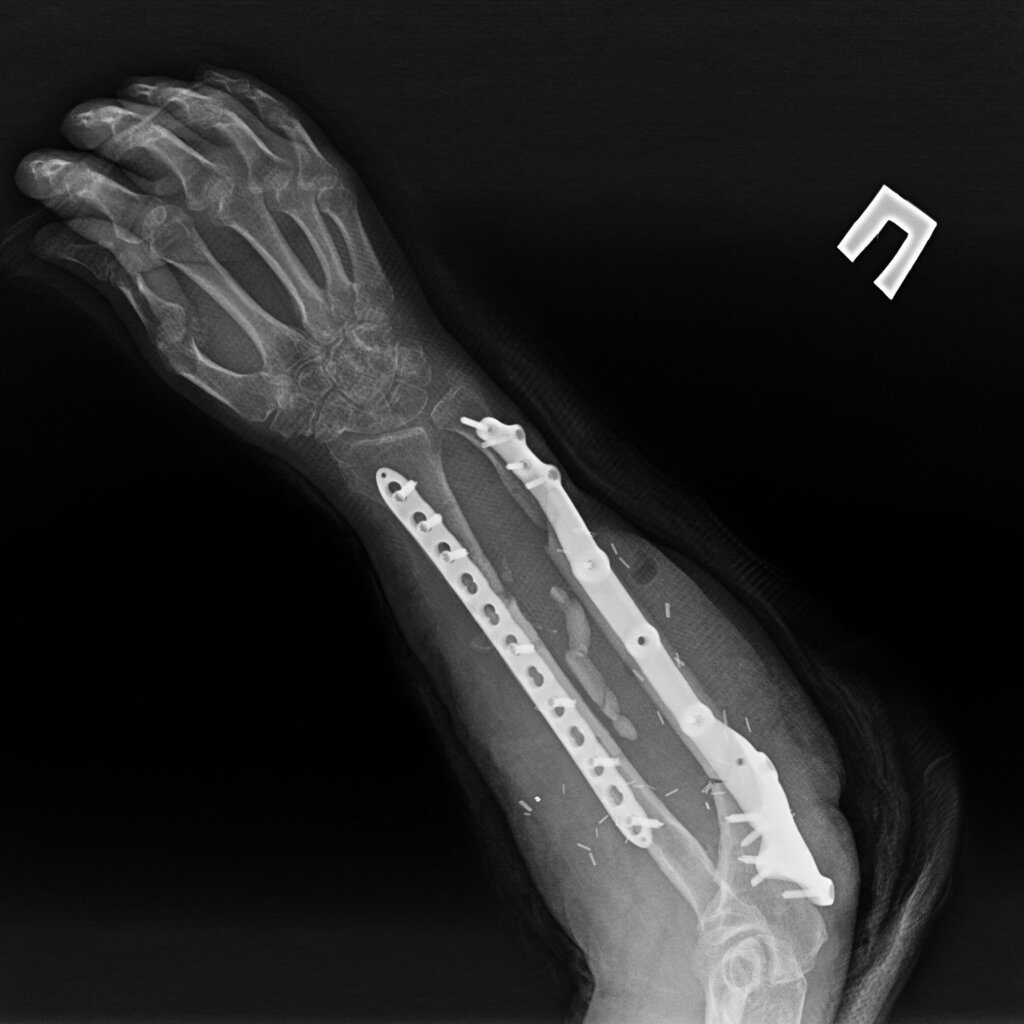
На 95 сутки после ранения проведена реконструктивно-пластическая операция: пластика дефекта мягких тканей и локтевой кости правого предплечья свободным кожно-фасциально-костным малоберцовым лоскутом с фиксацией индивидуальной 3D пластиной, металлоостеосинтез лучевой кости правого предплечья пластиной.
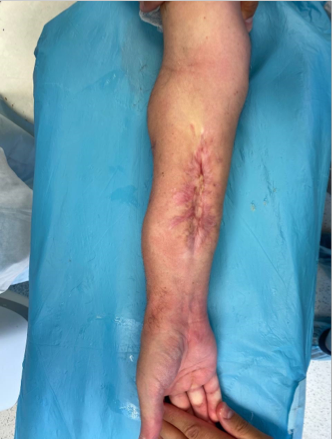
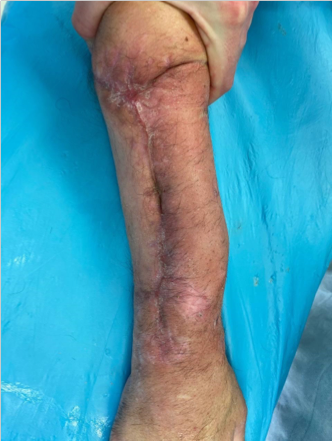
Ранний послеоперационный период протекал без особенностей. На 10 сутки после оперативного лечения пациент М. в удовлетворительном состоянии был выписан на амбулаторное лечение.
Через 4 месяца пациенту, в связи с сохранением проявлений нейропатии лучевого нерва, выполнена этапная операция: сухожильно-мышечная транспозиция правого предплечья.
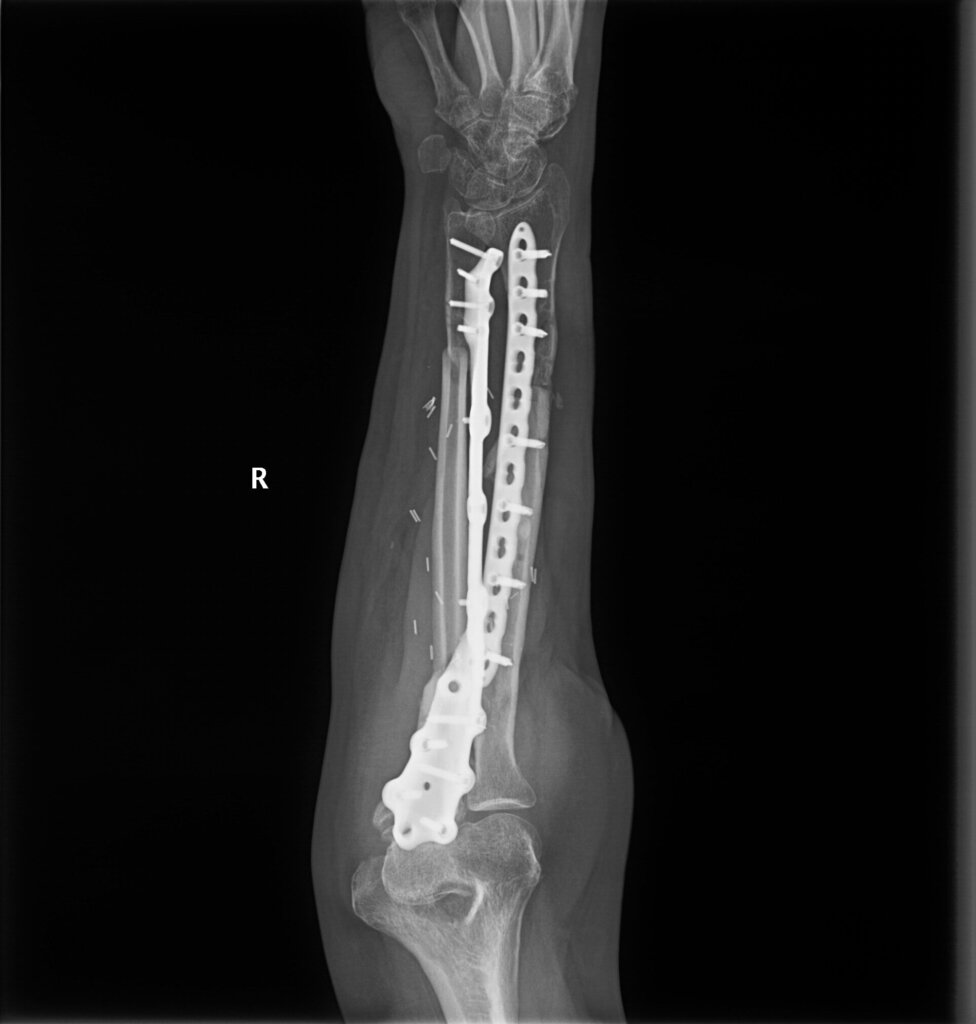
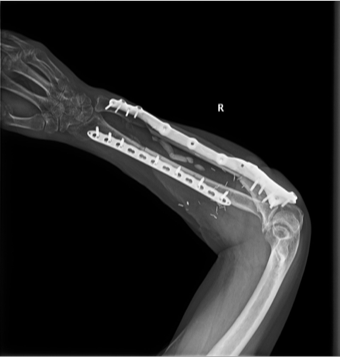
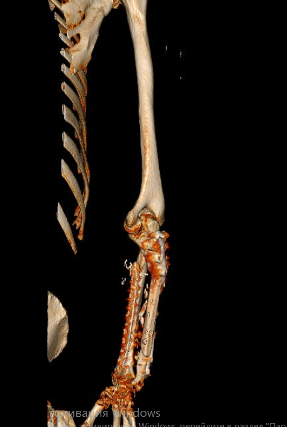
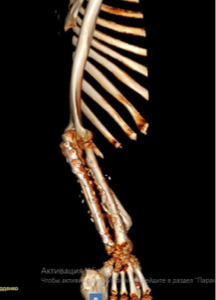
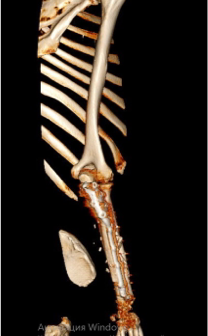
На контрольных рентгенограммах КТ через 4 месяца после реконструктивно-пластической операции отмечается полная перестройка малоберцового трансплантата, замещенного дефекта.
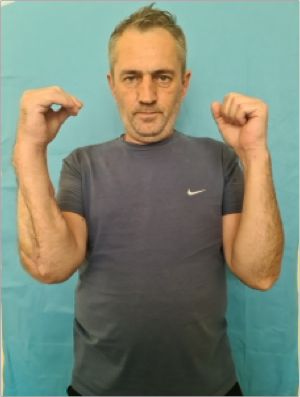
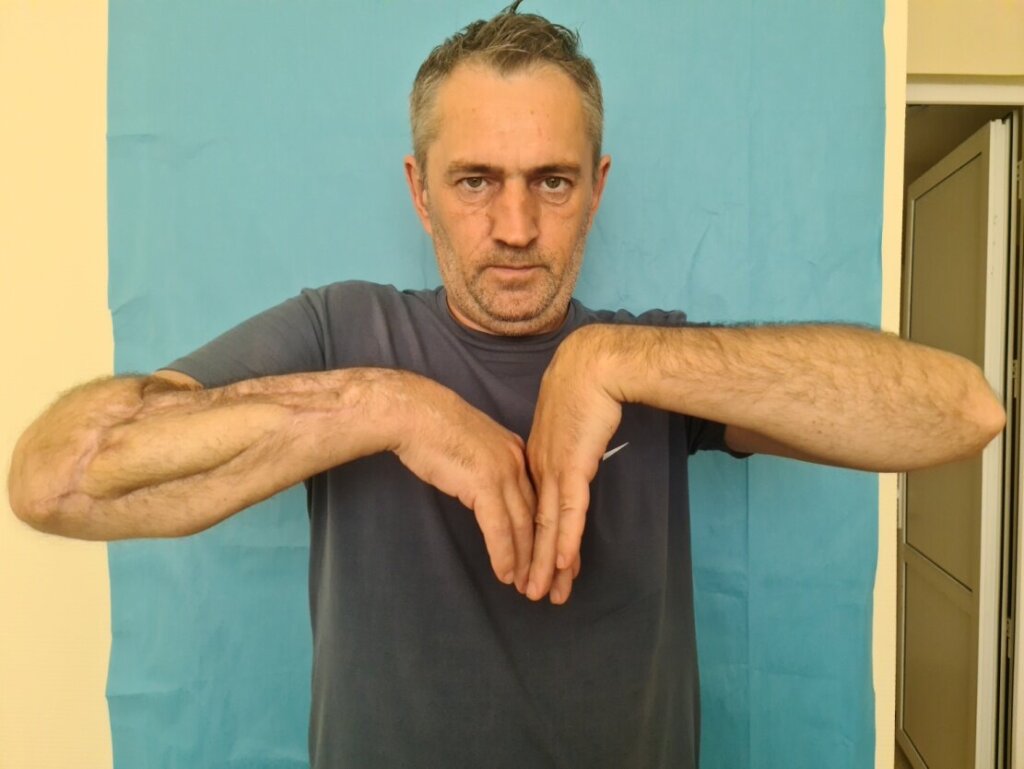
Выводы
Одним из оптимальных методов замещения огнестрельного диафизарного дефекта более 10 см, безусловно, является свободный кровоснабжаемый малоберцовый трансплантат. Индивидуальные пластины, изготовленные при помощи аддитивных технологий (3D-печать), позволяют точно адаптировать конструкцию к анатомии дефекта и трансплантата, обеспечивая стабильную фиксацию и снижая риск стрессовых переломов трансплантата. Таким образом, совмещение свободного малоберцового лоскута и индивидуальных пластин, изготовленных с помощью аддитивных технологий, является современным стандартом при реконструкции огнестрельных дефектов длинных трубчатых костей, обеспечивая высокую прочность фиксации, ускорение консолидации и снижение частоты осложнений.
- Аппарат внешней фиксации, комплект стержневой военно-полевой ↩︎




