Первый случай внутриутробной коррекции стеноза клапана аорты у плода
Частота встречаемости и рождения детей с врожденными пороками сердца остается примерно на одном и том же уровне в последние десятилетия. Ряд пороков сердца относятся к критическим порокам периода новорожденности и требуют незамедлительного хирургического вмешательства, а часть покров сердца требует коррекции в плановом порядке. В ряде случаев, длительно существующий врожденный порок сердца во время внутриутробного развития становится причиной необратимых изменений в миокарде. Формирующийся таким образом порок становится несовместимым с жизнью и требует незамедлительного вмешательства, далеко не всегда завершающийся положительным исходом.
Синдром гипоплазии левого отдела сердца
К таким порокам сердца относится синдром гипоплазии левого отдела сердца. Анатомические изменения, происходящие в миокарде, затрагивают как сам левый желудочек, так и клапанный аппарат – аортальный клапан, митральный клапан и восходящий отдел аорты. Существует несколько анатомических форм данного синдрома, однако основным остается гипоплазия левого желудочка. В ходе изучения вопроса о причинах развития данного патологического состояния, было сделано несколько важных для понимания этиологии и патогенеза заключений. В журнале Circulation в 2004 году W. Tworetzky с соавт. указывают что одной из причин нарушения роста левого желудочка и формирования данного синдромокомплекса является обструкция выводного тракта левого желудочка. Вместе с тем, они также указывают, что в случае диагностики стеноза аортального клапана на этапе скринингового исследования второго триместра, признаки гипоплазии левого желудочка, как правило, отсутствуют, а его размеры соответствуют нормативным значениям или отмечается его дилатация. Эти два постулата позволили иначе взглянуть на проблему профилактики развития синдрома гипоплазии левого отдела сердца. Появилась идея устранять стеноз аортального клапана внутриутробно, как основную причину заболевания.
Критерии отбора пациентов
Но требовалось понимание, на каком этапе еще рано делать операцию, а когда эффект от проведенного оперативного лечения будет минимальным. Чтобы считать процедуру баллонной вальвулопластики аортального клапана успешно выполненной, необходимо оценить происходящие гемодинамические и анатомические изменения в сердце и сохранение бивентрикулярного (двужелудочкового) кровообращения после рождения. Критерием сохранения бивентрикулярного кровообращения является фракция выброса левого желудочка, обеспечивающая системный кровоток без дополнительных шунтов (кроме открытого овального окна). Эти критерии были изложены в 2022 году в работе V.R. Bradford с соавт. и опубликованы в журнале Prenatal Diagn. Важно понимать, приступая к отбору пациентов, что не у всех плодов с аортальным стенозом консервативная тактика приведет к формированию синдрома гипоплазии левых отделов сердца. С другой стороны, проведение баллонной вальвулопластики не во всех случаях гарантирует сохранение бивентрикулярного кровотока. Разработаны критерии, на основании которых плод с пороком развития может рассматриваться как пациент для внутриутробной коррекции. Большое подспорье в понимании и принятии решения о том, кому показано проведению внутриутробной коррекции стеноза клапана аорты, а кому нет, оказывают ультразвуковые методы диагностики. Именно благодаря данному методу сформированы критерии отбора пациентов на оперативное лечение.
Показания к операции
Критерии основываются на трех факторах:
- Первый – выявление посредством ЭхоКГ плода стеноза аортального клапана
- Второй – выявление тенденции к формированию синдрома гипоплазии левых отделов сердца (снижение фракции выброса ЛЖ, ретроградный кровоток в дуге аорты и/или изменение направления сброса крови через открытое овальное окно
- Третий – наличие четырех из пяти предикторов сохранения бивентрикулярного кровотока.
Эхокардиографические критерии
Считаем необходимым указать эхокардиографические критерии, которые позволяют признать порок операбельным.
1. Превалирующая сердечная аномалия – стеноз клапана аорты:
— снижение подвижности створок аортального клапана;
— антеградный выброс крови через клапан аорты (эффективное отверстие АК) меньше фиброзного кольца клапана аорты;
-минимальная подклапанная обструкция левого желудочка
2. Качественное снижение функции левого желудочка
3. Ретроградный или двунаправленный кровоток по дуге аорты,
лево-правый сброс через межпредсердное сообщение,
двунаправленный кровоток по легочным венам
Z-score левого желудочка по длиной оси ≥ 2
4. Пороговый критерий бивентрикулярного кровотока (более 4 баллов)
Z-score левого желудочка по длиной оси ˃0 (1 балл)
Z-score левого желудочка по короткой оси ˃0 (1 балл)
Z-score клапана аорты ≥3.5 (1 балл)
Z-score митрального клапана ≥2 (1 балл)
Z-оценка (также известна как стандартизированное значение) — это статистический показатель, который показывает, насколько далеко наблюдаемое значение отклоняется от среднего значения выборки в единицах стандартного отклонения
Митральная регургитация или пиковый систолический градиент на аорте ˃20 мм рт.ст. (1 балл)
Клинический случай
В клиническом госпитале MD-group в 2023 году при проведении скринингового обследования у плода на сроке 22 недели гестации был выявлен порок сердца – клапанный стеноз аорты. Проведенное обследование сердца плода указывало на то, что он угрожаем по формированию синдрома гипоплазии левых отделов сердца из-за длительно существующей обструкции выводного отдела левого желудочка. Так, согласно данным исследования у плода имелись ЭхоКГ-признаки стеноза аортального клапана в виде снижения подвижности створок; диаметр эффективного отверстия АК на момент исследования составлял 1,8 мм. Антеградный поток на аортальном клапане существенно меньше диаметра фиброзного кольца клапана аорты, который составлял при этом 4.2 мм. Признаки субаортального стеноза отсутствовали; фракция выброса ЛЖ на момент исследования составляла 20%; регистрировался двунаправленный поток в восходящей части и дуге аорты, трансмитральный поток имел монофазный характер, отмечался лево-правый сброс на овальном окне, а также двунаправленный поток в легочных венах. При изучении левого желудочка, на предмет возможности и сохранении двужелудочкового кровообращения после рождения согласно критериям, был получен результат в 5 баллов (таблица 1), что указывало на возможность и необходимость выполнения внутриутробной коррекции порока.
Техника операции
Согласно полученным данным, плод был признан операбельным. Для успешного проведения оперативного лечения важной особенностью является положение плода в полости матке. Его положение должно быть таким, чтобы грудная клетка ребенка была обращена к передней поверхности брюшной стенки матери, именно такое положение позволит беспрепятственно произвести катетеризацию левых камер сердца через все отделы (рис. 1).
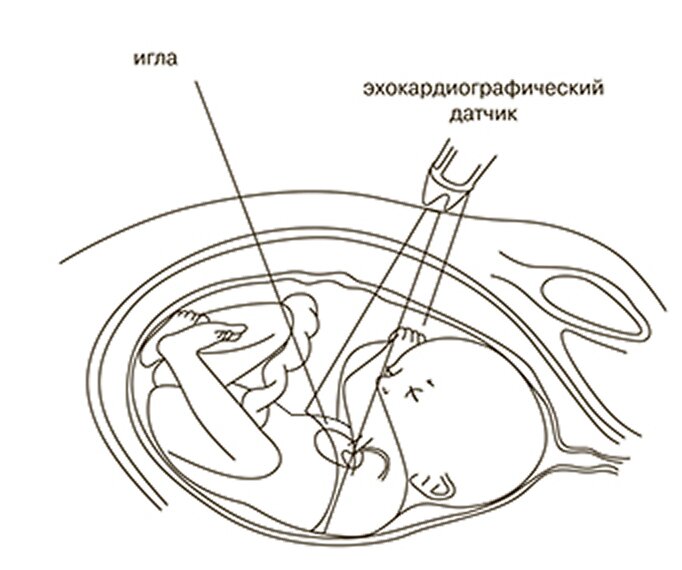
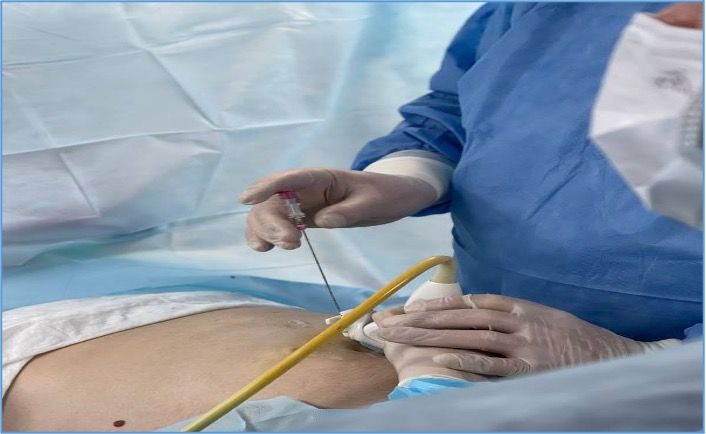
После того, как положение плода признано соответствующим, мама вводится в наркоз. Акушер-гинеколог делает инъекцию седативного препарата в ножку ребенка, для чего под строгим контролем ЭхоКГ проводится специальная игла (Chiba) через все слои организма (передняя брюшная стенка мамы, матка, плацента). После введения в наркоз в некоторых случаях ребенок засыпая, может изменить свое положение, как было в нашем случае. Дважды, после седации ребенок поворачивался к передней брюшной стенке своей спиной, что делало невозможным проведение оперативного лечения. На третий раз, после введения в наркоз, положение плода осталось неизменным, что позволило провести оперативное лечение. Для этого специальная игла с мандреном диаметром 17-19G под контролем ультразвука устанавливается по направлению к верхушке левого желудочка и далее производится ее введение. Последовательно производится пункция передней брюшной стенки матери, матки, грудной клетки ребенка, после чего игла прокалывает верхушку левого желудочка строго в направлении клапана аорты. Игла заводится не более чем на 1/2 расстояния от верхушки левого желудочка до клапана аорты (рис.2).
Мандрен извлекается, и заранее подготовленный комплекс проводник/баллон заводится через иглу и проводится в клапан аорты. Для предотвращения кровопотери на иглу устанавливается Y-коннектор (рис.3).
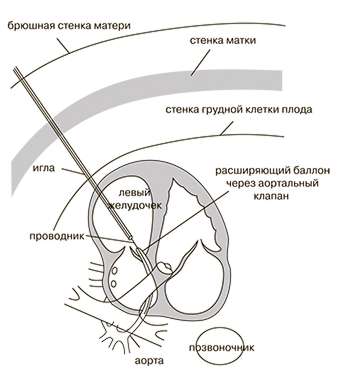
Учитывая малый диаметр иглы, вальвулопластика производится коронарным баллоном. Подбирается баллон по диамету аналогично тому, как это делается при вальвулопластике в постнатальном периоде: диаметр баллона полностью должен соответствовать диаметру фиброзного кольца клапана аорты. После того, как баллон с проводником были заведены в клапан аорты, что нашло подтверждение по данным ЭхоКГ, производится раздувание баллона (рис.4). Важно, что баллон раздувается и перекрывает кровоток через клапан аорты до исчезновения перетяжки и на непродолжительный период времени. После того, как баллон сдут, специалист УЗИ-диагностики проводит оценку вальвулопластики (рис.5) и при положительном результате весь комплекс игла-коронарный проводник-коронарный баллон извлекаются единым блоком. При этом важно помнить, что баллон ни в коем случае не следует затягивать в иглу, т.к. острый срез иглы может привести к повреждению баллона и эмболии мелкими фрагментами.
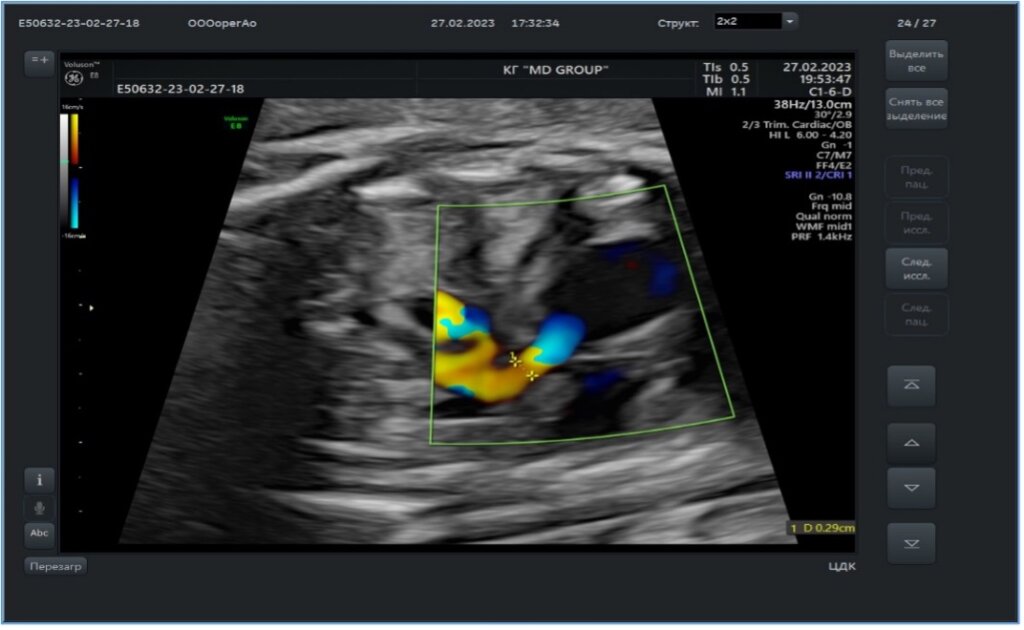
После того, как весь комплекс извлечен, повторно проводится ультразвуковое исследование сердца плода. Помимо сократительной способности миокарда оценивается наличие жидкости в полости перикарда.
Результаты лечения
В возрасте 36-37 недель гестации произошли самостоятельные роды. При рождении отмечается сохранение бивентрикулярного кровообращения, однако, имеющийся стеноз клапана аорты с градиентом систолического давления 60 мм рт.ст. потребовал выполнения в первый месяц жизни выполнения вальвулопластики аортального клапана (почему повторно делали. Внутриутробно было не эффективно? А раз делали повторно после рождения, значит можно было ждать?? Что дал первый этап операции?)
Мировой опыт
В доступной литературе (S.H. Guseh, 2019 г., A.Walker, 2022 г.), описаны результаты внутриутробного устранения клапанного стеноза аорты. В ряде случаев операция завершалась интранатальной гибелью плода; в ряде случаев – проведенное лечение становилось пусковым моментом преждевременных родов. Среди рожденных живыми детей у части отмечался положительный результат проведенного оперативного лечения – удалось сохранить двужелудочоквую гемодинамику, а в некоторых случаях, несмотря на предпринятую внутриутробную коррекцию, сохранилось одножелудочковая кровообращение. Также по данным литературы в ряде случаев требуется коррекция стеноза клапана аорты в послеродовом периоде.
Заключение
В заключении хочется отметить, что до настоящего времени нет четких критериев, позволяющих предположить благоприятных исход оперативного лечения в плане сохранения двужелудочковой коррекции (двужелудочкового кровообращения?), равно, как и нет данных, указывающих на формирование синдрома гипоплазии левых отделов сердца при сохранении обструкции выводного отдела левого желудочка. Требуется продолжение клинических исследований и накопление материала.
Список литературы:
1. Tworetzky W., Wilkins-Haug L., Jennings R.W., van der Velde M.E., Marshall A.C., Marx G.R., Colan S.D., Benson C.B., Lock J.E., Perry S.B. Balloon dilatation of severe Aortic stenosis in the fetus. Potential for prevention of hypoplastic left heart syndrome Candidate selection, technique and results of successful intervention Circulation 2004;110(15):2125-31. doi: 10.1161/01.CIR.0000144357.29279.54.
2. Bradford V.R., Tworetzky W., Callahan R., Wilkins-Haug L.E., Benson C.B., Porras D., Guseh S.H., Lu M., Sleeper L.A., Gellis L., Friedman K.G. Hemodynamic and anatomic changes after fetal aortic valvuloplasty are associated with procedural success and postnatal biventricular circulation Prenat Diagn 2022 ;42(10):1312-1322. doi: 10.1002/pd.6216.
3. Moon-Grady A.J., Morris S.A., Belfort M., Chmait R., Dangel J., Devlieger R., et al. International Fetal Cardiac Intervention Registry: A Worldwide Collaborative Description and Preliminary Outcomes J Am Coll Cardiol. 2015; 66(4):388-99. doi: 10.1016/j.jacc.2015.05.037.
4. Guseh S.H., Friedman K.G., Wilkins-Haug L.E. Fetal cardiac intervention-Perspectives from a single center, Prenat Diagn. 2020;40(4):415-423. doi: 10.1002/pd.5631.
5. Walter A., Strizek B., Weber E.C., Gottschalk I., Geipel A., Herberg U., Gembruch U., Berg C. Intrauterine Valvuloplasty in Severe Aortic Stenosis-A Ten Years Single Center Experience J Clin Med. 2022; 11(11):3058. doi: 10.3390/jcm11113058.


